Introdução
As doenças dermatológicas representam aproximadamente 11-14% das consultas nos cuidados de saúde primários. Uma abordagem sistemática e estruturada é essencial para o diagnóstico correto e gestão adequada destas condições. Este resumo fornece orientações práticas para médicos de medicina geral e familiar na avaliação inicial de doentes com queixas dermatológicas.
Anamnese Dermatológica
A história clínica detalhada constitui o primeiro passo fundamental na avaliação dermatológica.
História da Doença Actual
- Momento de início das lesões (agudo vs. crónico)
- Evolução temporal e progressão das lesões
- Sintomas associados: prurido, dor, ardor, febre
- Factores desencadeantes ou agravantes
- Tratamentos prévios e resposta terapêutica
Antecedentes Pessoais
- Doenças dermatológicas prévias (eczema, psoríase, dermatite atópica)
- Doenças sistémicas crónicas (diabetes, doenças autoimunes, neoplasias)
- Medicação actual (incluindo medicamentos de venda livre e suplementos)
- Alergias conhecidas (medicamentosas, alimentares, contacto)
História Familiar
- Doenças dermatológicas hereditárias
- História familiar de melanoma ou outros cancros cutâneos
- Doenças atópicas na família
História Social e Ocupacional
- Exposição solar e hábitos de fotoproteção
- Profissão e exposições ocupacionais
- Viagens recentes (exposição a água doce/salgada, insectos, plantas)
- Contacto com animais
- Actividades recreativas
Exame Objectivo Dermatológico
O exame cutâneo deve ser sistemático, completo e bem iluminado.
Abordagem Sistemática
Inspecção Geral:
- Avaliar toda a superfície cutânea, incluindo couro cabeludo, mucosas, unhas e áreas intertriginosas
- Utilizar luz natural ou iluminação adequada
- Examinar o doente despido (com respeito pela privacidade), utilizando bata quando apropriado
Lesões Primárias vs. Secundárias
As lesões primárias surgem de pele previamente normal. As lesões secundárias resultam de evolução ou manipulação das primárias e incluem escamas, crostas, erosões, úlceras, escoriações, liquenificação e atrofia.
| Lesão Primária | Definição | Exemplo Clínico |
|---|---|---|
| Mácula | Alteração de cor, sem relevo ou depressão, ≤1 cm | Vitiligo, púrpura |
| Mancha | Mácula >1 cm | Melasma, manchas café-com-leite |
| Pápula | Lesão elevada, sólida, ≤1 cm | Molusco contagioso, verruga |
| Placa | Lesão elevada, sólida, >1 cm, superfície plana | Psoríase, líquen plano |
| Nódulo | Lesão sólida, elevada, >1 cm, geralmente profunda | Dermatofibroma, hanseníase |
| Tumor | Lesão sólida, elevada, >2 cm, pode ser superficial ou profunda | Carcinoma basocelular |
| Vesícula | Lesão elevada, conteúdo líquido claro, ≤1 cm | Herpes simples, varicela |
| Bolha | Lesão elevada, conteúdo líquido claro, >1 cm | Pênfigo vulgar, queimadura |
| Pústula | Lesão elevada, conteúdo purulento | Impetigo, acne |
| Urtica | Lesão elevada, edematosa, transitória, cor variável | Urticária |
| Telangiectasia | Dilatação permanente de pequenos vasos sanguíneos visíveis | Rosácea, cirrose hepática |
| Petéquia | Mácula puntiforme, vermelha, não desaparece à digitopressão | Púrpura trombocitopénica |
| Equimose | Mancha de extravasamento sanguíneo, >1 cm | Contusão |
Descrição Sistemática das Lesões
Para cada lesão ou grupo de lesões, documentar:
Morfologia
- Tipo de lesão primária
- Forma: redonda, oval, linear, anular, serpiginosa
- Tamanho: medir em milímetros ou centímetros
- Cor: eritematosa, hiperpigmentada, hipopigmentada, violácea
- Superfície: lisa, escamosa, verrucosa, crostosa
- Consistência: mole, firme, dura (à palpação)
Distribuição
- Localização anatómica específica
- Padrão de distribuição:
- Generalizado vs. localizado
- Simétrico vs. assimétrico
- Seguindo linhas de Blaschko (mosaicismo)
- Seguindo dermátomos (distribuição neural)
- Padrão fotoexposto
- Áreas de flexão vs. extensão
- Padrão centrípeto vs. centrífugo
Configuração
- Lesões isoladas, agrupadas, confluentes
- Padrão linear, anular, arciforme, reticulado
- Distribuição zosteriforme, herpetiforme
Exame Específico para Lesões Pigmentadas
Para avaliação de nevos e suspeita de melanoma, utilizar a Regra ABCDE:
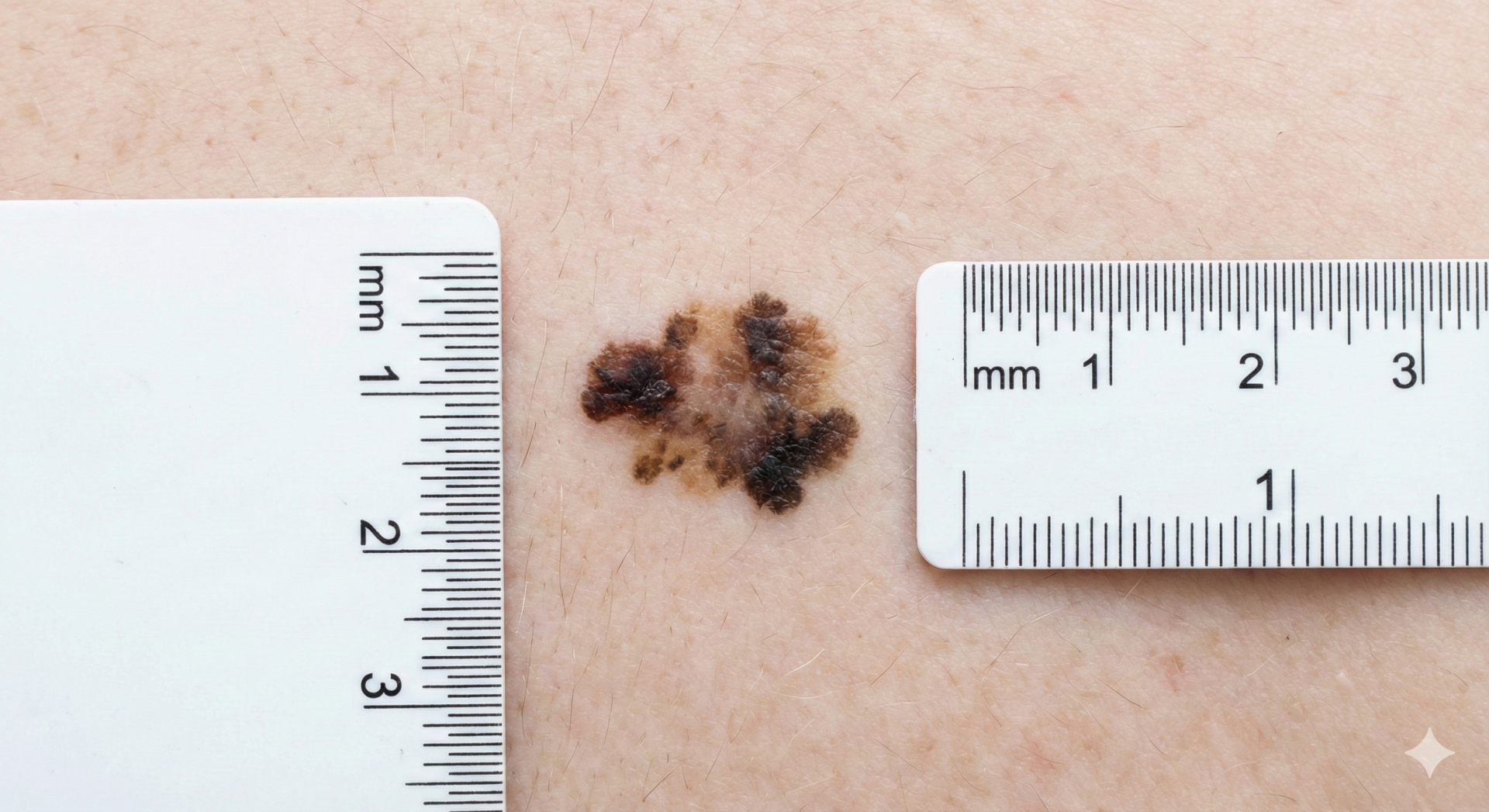
Sinal do "Patinho Feio" (Ugly Duckling Sign): Identificar lesões pigmentadas que pareçam diferentes das restantes no mesmo doente.
Nota importante: A ausência de critérios ABCDE não exclui melanoma precoce ou in situ. Qualquer lesão com evolução documentada ou preocupante deve ser avaliada.
Exame das Unhas
Avaliar:
- Alterações da lâmina ungueal (onicólise, hiperqueratose subungueal)
- Alterações de cor (leuconíquia, melanoniquia)
- Linhas transversais (linhas de Beau, linhas de Mees)
- Alterações periungueais (paroníquia, telangiectasias)
Sinal de Hutchinson: Pigmentação estendendo-se à prega ungueal — suspeita de melanoma subungueal. Referenciar urgentemente.
Exame do Couro Cabeludo
- Avaliar densidade capilar, padrão de alopécia
- Procurar descamação, eritema, pústulas
- Examinar margens do couro cabeludo
Terapêutica Tópica: Corticosteroides
Classificação por Potência
| Classificação | Termo em Inglês | Exemplo |
|---|---|---|
| Muito potente | Very high potency | Clobetasol propionato 0,05% |
| Potente | High potency | Betametasona dipropionato 0,05% |
| Potência moderada | Medium potency | Mometasona furoato 0,1% |
| Potência baixa | Low potency | Hidrocortisona 1% |
Formas Farmacêuticas Tópicas
| Forma | Características | Vantagens | Desvantagens | Indicações |
|---|---|---|---|---|
| Pomada | Base oleosa, pouco ou nenhum teor de água; textura gordurosa e oclusiva | Elevada capacidade de hidratação e oclusão; maior penetração do fármaco; menos alergénica | Sensação gordurosa; pode causar maceração; menos adequada para áreas pilosas ou intertriginosas | Lesões secas, hiperqueratóticas, crónicas; eczema crónico; psoríase |
| Creme | Emulsão água/óleo; textura intermédia, não oleosa | Boa aceitação cosmética; fácil de espalhar; desaparece rapidamente; adequada para áreas extensas | Menor oclusão; pode conter conservantes e álcool (potencial irritação) | Lesões subagudas, áreas intertriginosas, pele normal ou ligeiramente seca |
| Gel | Base aquosa ou hidroalcoólica; textura leve, não oleosa; seca rapidamente | Não gorduroso; fácil aplicação em áreas pilosas; sensação refrescante | Pode causar ardor em pele inflamada; efeito secante | Lesões agudas/exsudativas; couro cabeludo; áreas pilosas |
| Espuma | Dispersão gás-líquido; leve, aerada, rápida absorção | Fácil aplicação; excelente cobertura; elevada aceitação; boa penetração; ideal para áreas pilosas | Custo elevado; pode ser menos hidratante | Psoríase do couro cabeludo; áreas pilosas; lesões extensas |
Documentação
Registar de forma clara e objectiva:
- Descrição detalhada das lesões utilizando terminologia padronizada
- Localização anatómica precisa
- Dimensões das lesões
- Fotografia clínica quando possível (com consentimento)
- Diagnóstico diferencial considerado
- Plano terapêutico e seguimento
Considerações Especiais
Pele com Fototipos Mais Escuros
O eritema pode manifestar-se como tonalidade violácea ou acinzentada. Alterações subtis de pigmentação e descamação fina podem ser mais difíceis de detectar.
Limitações de Tempo
Nos cuidados primários, as queixas dermatológicas são frequentemente abordadas em conjunto com outras questões clínicas, com tempo médio de 4 minutos dedicado a problemas cutâneos. Priorizar a identificação de sinais de alarme e documentação adequada.
Sinais de Alarme que Requerem Referenciação Urgente
- Lesões pigmentadas com critérios ABCDE positivos ou em evolução
- Úlceras cutâneas que não cicatrizam
- Lesões com crescimento rápido
- Púrpura palpável com febre (suspeita de vasculite)
- Bolhas generalizadas (suspeita de doença bolhosa autoimune)
- Erupções com sintomas sistémicos graves
- Suspeita de manifestações cutâneas de doenças sistémicas
Referências
- Le Roux E, et al. The Content and Conduct of GP Consultations for Dermatology Problems: A Cross-Sectional Study. Br J Gen Pract. 2020;70(699):e723-e730.
- Yosipovitch G, Bernhard JD. Chronic Pruritus. N Engl J Med. 2013;368(17):1625-34.
- Wanat K, Norton S. Dermatologic Conditions. CDC Yellow Book.
- US Preventive Services Task Force. Screening for Skin Cancer: Recommendation Statement. JAMA. 2023;329(15):1290-1295.
- Butler DC, et al. Chronic Pruritus: A Review. JAMA. 2024;331(24):2114-2124.
- Nast A, et al. The 2016 ILD Revised Glossary for the Description of Cutaneous Lesions. Br J Dermatol. 2016;174(6):1351-8.
- Sanfilippo AM, et al. Common Pediatric and Adolescent Skin Conditions. J Pediatr Adolesc Gynecol. 2003;16(5):269-83.
- Senner S, et al. Linear Patterns of the Skin and Their Dermatoses. JDDG. 2020;18(4):341-364.
- Das A, et al. Linear Lesions in Dermatology: A Clinicoaetiopathological Study. Clin Exp Dermatol. 2021;46(8):1452-1461.
- American Cancer Society. Cancer Prevention and Early Detection Facts & Figures. 2025.
- Abbasi NR, et al. Early Diagnosis of Cutaneous Melanoma: Revisiting the ABCD Criteria. JAMA. 2004;292(22):2771-6.
- Ilyas M, et al. The Role of the Ugly Duckling Sign in Patient Education. J Am Acad Dermatol. 2017;77(6):1088-1095.
- Duarte AF, et al. Clinical ABCDE Rule for Early Melanoma Detection. Eur J Dermatol. 2021;31(6):771-778.
- Patel LM, et al. Cutaneous Signs of Systemic Disease. Clin Dermatol. 2011;29(5):511-22.
- Rübsam ML, et al. Diagnosing Skin Disease in Primary Care: A Qualitative Study of GPs' Approaches. Fam Pract. 2015;32(5):591-5.
- Fee JA, et al. Dermoscopy Use in Primary Care: A Qualitative Study With General Practitioners. BMC Prim Care. 2022;23(1):47.
